یکی از مهمترین پرسش های بیماران قلبی، چگونگی انجام جراحی های قلبی است. اینکه جراحی قلب برای کدام بیمار و چه زمانی ضرورت دارد، میزان موفقیت چقدر است، چه عوارض یا خطراتی دارد، بیمار پیش از عمل و پس از آن چه باید بکند و چه اتفاقاتی خواهد افتاد، تماما مواردی است که مورد سوال قرار میگیرد. لذا در این گفتار به این موضوع و مسایل وابسته به آن پرداخته میشود.
قلب چگونه کار میکند؟
برای آشنایی بیشتر، باید ابتدا قلب و کارکرد آن را بشناسیم. قلب ، که از معجزات خلقت است، عضله ای ضربان دار، با حفره های ورودی و خروجی ، در مرکز گردش خون و به عنوان پمپی که خونرسانی به تمام اعضاء بدن (از جمله خودش) را به عهده دارد، شناخته میشود. دو حفره ای که بالاتر قرار گرفته و محل ورود خون به قلب هستند، دهلیز و دو حفره پایینی که محل خروج خون از قلب می باشند، بطن نامیده میشوند. دیواره ای دهلیزها را از هم و بطنها را از یکدیگر جدا میکند. دریچه های قلبی که از بافت خاصی ساخته شده اند، اجازه عبور خون را تنها در یک جهت میدهند. بین دهلیز راست و بطن راست ، دریچه سه لتی (تریکوسپید) و بین دهلیز چپ و بطن چپ، دریچه میترال قرار گرفته است. دو رگ وریدی بزرگ از بالا و پایین به قلب متصل است و دو رگ بزرگ (شریان آئورت و شریان ریوی) از قلب خارج میشوند. در خروجی بطن راست، دریچه ریوی و در خروجی بطن چپ، دریچه آئورتی جای گرفته اند.
قلب بطور خودکار، با ضرب آهنگ (ریتم) خاصی کار میکند. عملکرد قلب در هر بار پمپاژ را می توان در دو مرحله در نظر گرفت. مرحله دیاستول، زمان پر شدن بطنها و مرحله سیستول، زمان انقباض بطنها برای خروج خون از قلب می باشد. هماهنگی دقیقی بین ایندو مرحله و عملکرد حفرات قلبی وجود دارد. از طرف دیگر، کل مسیر گردش خون را می توان به دو بخش تقسیم کرد. گردش خون ریوی شامل پمپاژ خون از بطن راست به ریه ها، به جهت تبادل گازی و اکسیژن گیری است که با برگشت خون از ریه به دهلیز چپ پایان می یابد. گردش خون سیستمیک از ورود خون دهلیز چپ به بطن چپ و پمپاژ به داخل آئورت آغاز شده، پس از خونرسانی به تمام بافتهای بدن، نهایتا از طریق وریدها به دهلیز راست برمیگردد. این دو گردش خون، به دنبال هم انجام میشوند و همواره پایان یکی آغاز دیگری است.
جراحی قلب چیست و چگونه انجام میشود؟
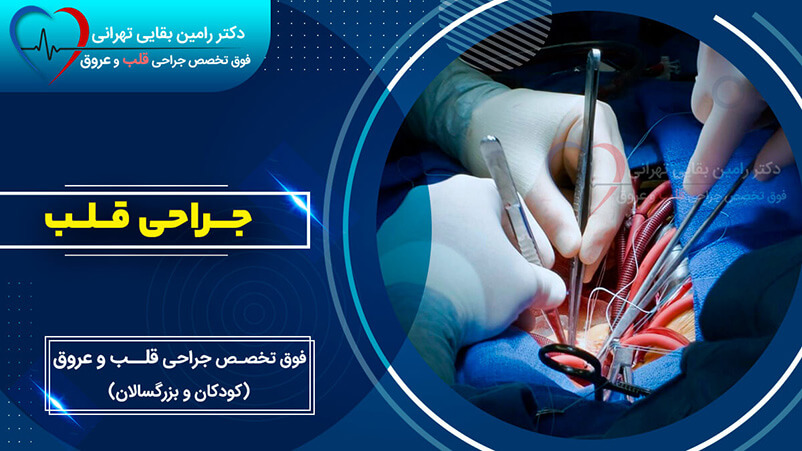
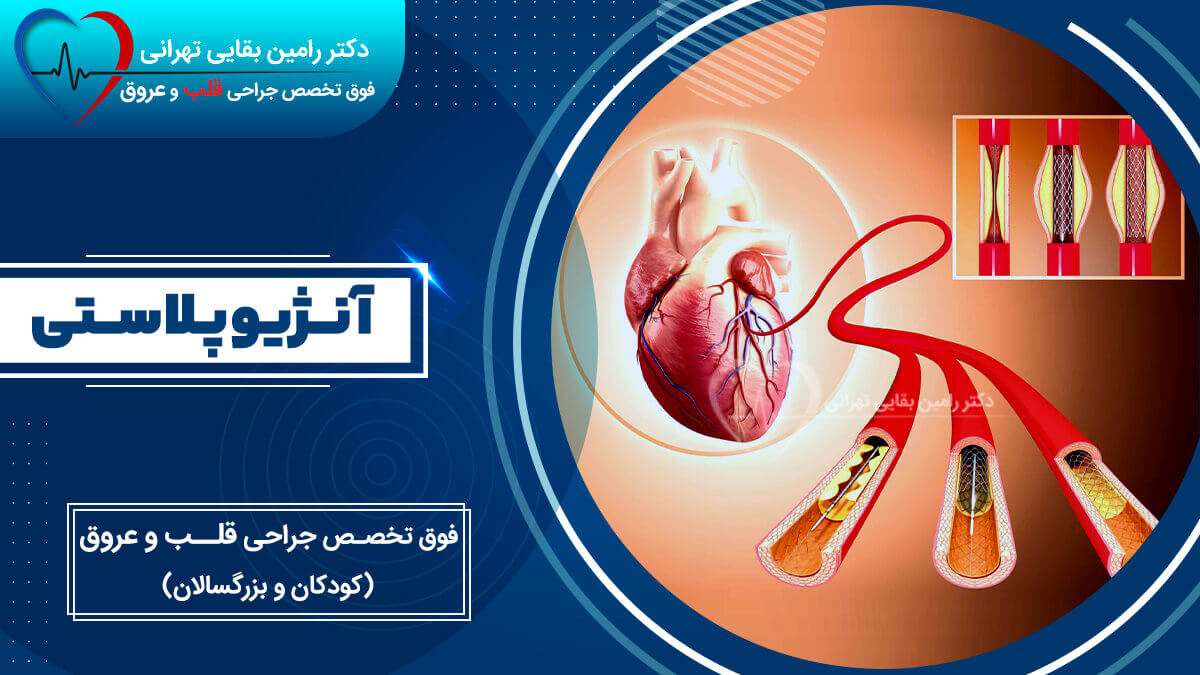
جراحی قلب روش درمانی بسیار مؤثری است که برای اصلاح مشکلات ساختاری یا عملکردی قلب و عروق بزرگ بکار میرود. سابقه این رشته به حدود دهه 50 قرن گذشته میلادی (حدود 70 سال پیش) برمیگردد که از آن زمان تا کنون، با شتاب زیاد پیشرفت های شگرفی کرده است. جراحی قلب معمولا با استفاده از دستگاه قلب وریه (Cardiopulmonary Bypass Machine) انجام میشود که برای زمانی مشخص به جراح فرصت میدهد مشکلات داخل قلبی را ترمیم نماید. این روش بطور سنتی با بریدن استخوان جناغ سینه انجام میشود و از اینرو به جراحی قلب باز (Open Heart Surgery) معروف است. البته با پیشرفت پزشکی، برخی از اعمال جراحی را می توان بدون باز کردن استخوان و از طریق عروق (جراحی اندوواسکولار) یا با برشهای کوچک (جراحی کم تهاجمی) انجام داد. امروزه امکان جراحی قلبی از نوزاد چند روزه تا کهنسال ترین افراد مهیا شده است.
انواع جراحی های قلبی
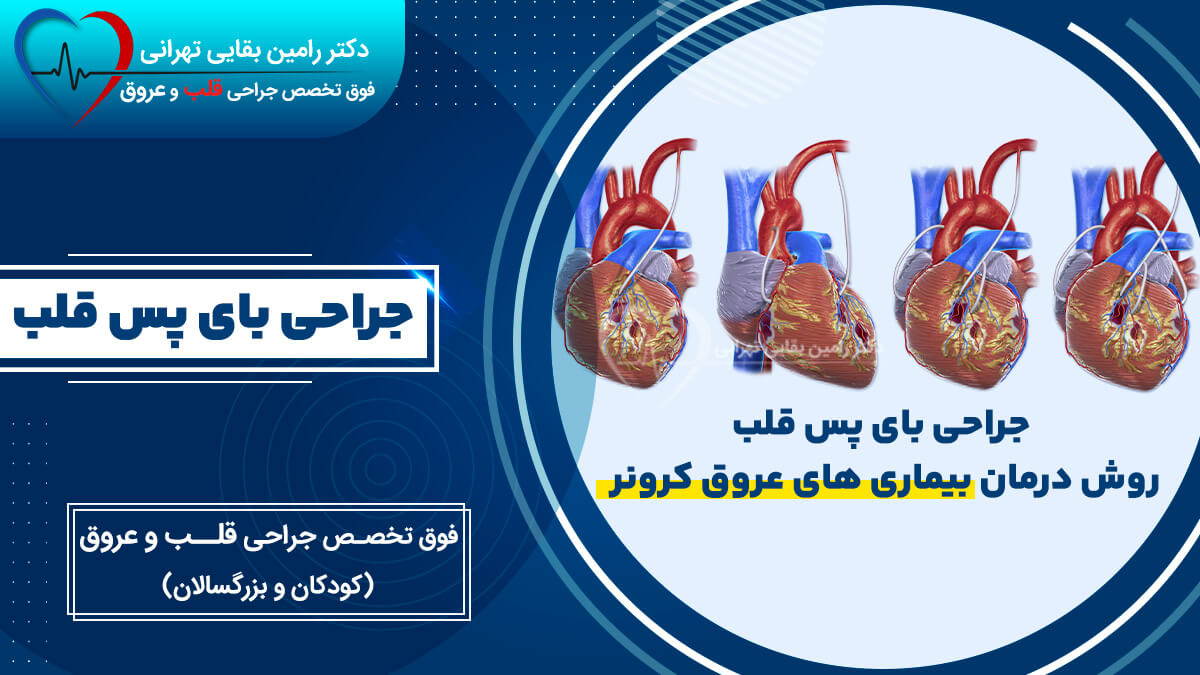
پرکاربرد ترین جراحی قلبی، جراحی بای پس کرونر (CABG) است که طی آن مسیر تنگ شریانهای تغذیه کننده قلب (کرونر) با پیوند رگ، باز میشود. بر این اساس، از وریدهای ساق پا یا رگهای داخل سینه برای پیوند استفاده میشود. پیوند رگ، همچون پلی از روی محل تنگی عبور کرده و خون را به عضله قلب میرساند.
انواع دیگر جراحیهای قلبی شامل جراحی دریچه قلب، جراحی اصلاح اشکالات ساختاری و مادرزادی قلبی، جراحی بر روی شریان آئورت، تعبیه دستگاه ضربان ساز (پیس میکر)، جراحی تومورها و سرطانهای قلبی و پیوند قلب (جایگزینی قلب سالم انسانی دیگر بجای قلب بیمار) می باشند.
چه کسی نیاز به جراحی قلبی دارد؟
همانگونه که گفته شد، جراحی قلب در درمان طیف وسیعی از مشکلات قلبی کاربرد دارد. بنابراین بیماران مبتلا به درد سینه یا حمله قلبی، بیماران دریچه ای قلبی که تنگی نفس پیشرونده دارند، بیماران نارسایی قلبی، کودکان مبتلا به بیماری مادرزادی قلبی و … همگی ممکن است کاندید جراحی قلب باشند. البته پیش از اقدام باید تمام جوانب کار سنجیده شود زیرا گاه می توان با تجویز داروها یا روشهای غیر جراحی، بیمار را معالجه نمود یا تا مدتی مشکل را مرتفع کرد. لذا جراحی قلب معمولا به عنوان اقدام آخر اتنخاب میشود.
پیش از جراحی قلب چه باید کنیم؟
این سوالی است که همواره بیماران می پرسند. بطور معمول برای فرآهم کردن مقدمات کار، لازم است بیمار روز قبل از عمل بستری شود. آزمایشات کلی، عکس از قفسه سینه، نوار قلب و مشاوره با سایر متخصصین بسته به شرایط بیمار انجام میشود. در مورد بیماران دریچه ای، ارزیابی وضعیت دندانها توسط دندانپزشک ضروری است. شب قبل بیمار حمام کرده و ناحیه جراحی تمیز میشود. در زمان انتقال بیمار به اطاق عمل و برای کاهش اضطراب، داروی آرامبخش تجویز میشود.
حین جراحی و پس از آن چه اتفاقاتی می افتد؟
این جراحی، کار بسیار دقیق و حساسی است که توسط جراح مربوطه و با همراهی گروهی از متخصصین شامل پزشک متخصص بیهوشی قلب، متخصص اکوکاردیوگرافی، پرستاران مخصوص، کاربران دستگاه قلب و ریه و کمک آزمایشگاه و بانک خون بیمارستان در اطاق عمل ویژه که به کلیه تجیزات ضروری مجهز است، انجام میشود. ابتدا توسط متخصص بیهوشی، لوله ای در راه هوایی قرار داده شده و کاتتر شریانی و وریدی تعبیه میشود تا بتوان وضعیت قلبی عروقی بیمار را لحظه به لحظه پایش کرد. سپس قفسه سینه باز شده و بیمار به دستگاه قلب و ریه متصل میشود. در این زمان جراح اشکال قلبی مورد نظر را ترمیم یا اصلاح میکند. در پایان با برگشت کارکرد قلب و خاتمه عمل، بیمار از دستگاه قلب و ریه جدا شده و بخش مراقبت ویژه (Open Heart ICU) منتقل میشود.
بخش دوم، که بسیار حائز اهمیت است از ورود بیمار به ICU آغاز میگردد. لازم است حداقل 48 ساعت بیماران تحت مراقبت باشند. اکثرا با برگشت بیداری و هوشیاری کامل، بیمار از دستگاه تنفس جدا میشود. پایش لحظه ای قلب و فشارخون یک یا دو روز ادامه می یابد. ممکن است نیاز به تجویز داروهای مقوی قلبی باشد. رفته رفته بیمار توان حرکت و راه رفتن می یابد و ورزش تنفسی میکند. تغذیه خاص از فردای عمل شروع شده و کم کم داروهای وریدی به خوراکی تبدیل میشوند. پس از ICU بیماران چند روزی در بخش قلب اقامت میکنند. این دوره برای گذراندن مراحل پایانی درمان و بازگشت به شرایطی است که بتوان بیمار را در وضعیت ایمن به خانه فرستاد.
عوارض و خطرات جراحی قلب چیست؟
این پرسشی است که ذهن بیماران را درگیر میکند. علیرغم پیشرفت علمی، جراحی قلب عاری از عارضه نیست اگرچه بیشتر این عوارض قابل پیشگیری و درمان بوده و با گذر زمان حل میشوند. عمده خطرات و عوارض عبارتند از؛
خونریزی پس از جراحی/ عفونت در محل عمل یا دیگر نقاط بدن/ صدمه به کلیه و کبد/ عوارض مغزی مانند سکته ها، فراموشی و تغییر خلق و خو/ عوارض ریوی مانند نارسایی تنفسی یا لخته شدن خون در ریه (آمبولی)/ نامنظمی ضربان قلب/ عوارض ناشی از تزریق خون
باید دانست که اولا بروز این عوارض در مقایسه با میزان موفقیت جراحی و سودی که عاید بیمار میشود، واقعا ناچیز است. ثانیا همه افراد دچار عارضه نمی شوند. بیمارانی که بیماریهای زمینه ای از جمله دیابت، نارسایی کلیه یا مصرف سیگار دارند و یا در شرایط اورژانس عمل شده اند، بیشتر در معرض خطرند. همچنین ریسک اعمال جراحی مجدد بالاتر از عمل های اولیه است.
میزان موفقیت جراحی قلب
در صورتی که در شرایط مطلوب، توسط جراح مجرب و در بیمار مناسب انجام شود، واقعا موثر و زندگی بخش است. امروزه اکثر بیماران از عمل جراحی نتیجه میگیرند. میزان مرگ و میر و عوارض اغلب کمتر از 5% است. تأثیر جراحی قلب در بهبود درد سینه، تنگی نفس و نیز کیفیت زندگی نیز چشمگیر است و به بالای 90% در سال اول پس از جراحی میرسد. جراحی قلب با پیشگیری از نارسایی و سکته قلبی به افزایش طول عمر بیماران کمک میکند. البته باید دانست که پیگیری های بعدی و معاینات دوره ای است که حصول حداکثر نتیجه بدنبال جراحی قلب را تضمین میکند.



0 نظر