بیماری عروق کرونر یا CAD به شرایطی گفته میشود که در آن شریانهای کرونر، در اثر تجمع پلاکت و عوامل مسدود کنندهای مانند رسوبات کلسیم؛ دچار گرفتگی یا تنگی شود. به دنبال انسداد عروق کرونر در اثر بیماری های عروق کرونر، خونرسانی به عضلات قلب کاهش پیدا کرده، دیوارهی داخلی عروق کرونر آسیب دیده و با تشکیل لختههای خونی؛ میتواند زمینه ساز بروز مرگ ناگهانی شود. به همین دلیل است که تنگی و گرفتگی عروق کرونر قلب به مرگ ناگهانی معروف بوده و به عنوان رایج ترین علت مرگ و میر در جوامع مدرن شناخته میشود. در ادامه مطلب با ما همراه باشید تا به بیماری عروق کرونر و راه های درمان آن بپردازیم.
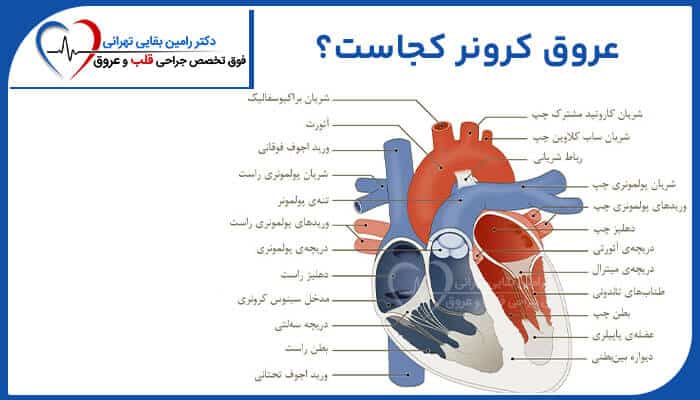
عروق کرونر در قلب کجاست؟
عروق کرونر شریانهایی از قلب هستند که وظیفه خونرسانی و فراهم کردن اکسیژن مورد نیاز برای عضلات قلب و سایر اندامها و بافتهای بدن بر عهده دارند. چرا که قلب هم مانند تمام بافت های دیگر بدن، برای خونرسانی به اندامها و عملکرد بهینه خود؛ به خون غنی از اکسیژن و مواد غذایی نیاز دارد. در صورت اختلال و بیمار شدن عروق کرونر قلب، در فعالیت عروق کرونری عارضههایی جدی مانند بیماری عروق کرونر به وجود خواهد آمد که میتواند منجر به حمله یا سکته قلبی، و کاهش کیفیت زندگی فرد شود. به همین دلیل است که پیشگیری از بیماریهای عروق کرونر و حفظ سلامت آنها، از اهمیت بسیار ویژهای برخوردار میباشد.
انواع عروق کرونر در قلب را بشناسید
به طور کلی شریانهای کرونری در قلب، از قسمت بیرونی به دور قلب پیچیده میشوند و خونرسانی به تمامی عضلات و بافتهای قلب را بر عهده خواهند داشت. انواع شریانهای کرونر در قلب انسان عبارتند از:
عروق کرونری چپ (left coronary artery)
شریان کرونری چپ به دو شاخه شریان نزولی قدامی (anterior interventricular branch) و سیرکومفلکس (circumflex branch) تقسیم می شود. شریان نزولی قدامی چپ از شریان کرونر چپ منشعب شده و خون را به قسمت جلویی سمت چپ قلب می رساند. همچنین شریان سیرکومفلکس منشعب شده از شریان کرونر چپ، عضله قلب را احاطه می کند. این شریان خون را به قسمت بیرونی و پشت قلب می رساند.
عروق کرونری راست (right coronary artery)
شریان کرونر راست خون را به بطن راست، دهلیز راست و گره های SA (سینوسی دهلیزی) و AV (دهلیزی بطنی) می رساند تا ریتم قلب را تنظیم کنند. شریان کرونری راست به شاخه های کوچکتری از جمله شریان نزولی خلفی راست و شریان حاد حاشیه ای تقسیم می شود. همراه با شریان نزولی قدامی چپ، شریان کرونر راست؛ وظیفه خونرسانی به سپتوم قلب را بر عهده دارد.
شاخههای کوچکتر شریانهای کرونری
شاخههای کوچکتر شریانهای کرونری در قلب عبارتند از:
- حاشیههای منفرد (OM)
- سوراخکننده سپتال (SP)
- شریانهای کرونری مورب
این عروق فرعی از شریانهای کرونری قلب هستند که از شاخههای اصلی کرونر خارج شده و هر کدام بخشهای مختلفی از قلب را تغذیه میکنند.
بیماری عروق کرونری قلبی چیست؟
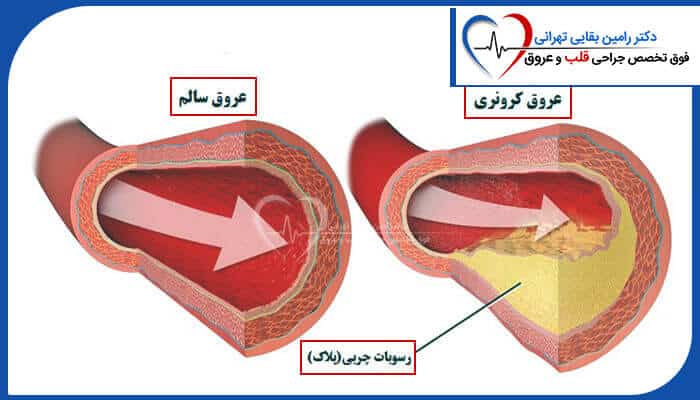
بیماری عروق کرونر یا Coronary Artery Diseases که به اختصار CAD یا حتی ایسکمی قلبی (Ischemic Heart Disease) نیز شناخته میشود، یک بیماری قلبی در عروق اصلی و مهم قلب است که به دلیل تجمع چربی، کلسترول، کلسیم و سایر مواد در دیوارههای این عروق به وجود میآید. بیماری عروق کرونر دلیلی برای باریک شدن، انسداد و بسته شدن مسیر جریان خون در این عروق میباشد.
به گزارش منبع معتبر پزشکی nhlbi.nih.gov آمده است:
Coronary heart disease is a type of heart disease where the arteries of the heart cannot deliver enough oxygen-rich blood to the heart. It is the leading cause of death in the United States. About 18.2 million American adults have coronary artery disease, making it the most common type of heart disease in the United States, according to the Centers for Disease Control and Prevention.
بیماری کرونری قلب نوعی بیماری قلبی است که در آن، شریانهای قلب نمیتوانند خون غنی از اکسیژن را به قلب برسانند. این عامل مهم ترین علت مرگ و میر در آمریکا میباشد. به طوری که به گفته مرکز کنترل و پیشگیری از بیماری، حدود 18.2 میلیون نفر از بزرگسالان آمریکایی، مبتلا به بیماری عروق کرونر هستند و آن را به شایع ترین نوع بیماری های قلبی در آمریکا تبدیل کردهاند.
بیماری عروق کرونر در مردان و زنان میتواند جریان خون در عضلات قلب را کاهش دهد و با درد قفسه سینه یا آنژین صدری، نارسایی قلبی و حتی حمله قلبی (سکته قلبی) همراه باشد.
میزان شیوع بیماریهای عروق کرونر قلبی چقدر است؟
بیماری عروق کرونر شایعترین نوع از بیماری عروق کرونر در قلب شناخته میشود که طبق آمارهای بدست آمده از سوی my.clevelandclinic.org، حدوداً بیش از 18 میلیون نفر از بزرگسالان آمریکایی، به این عارضه مبتلا هستند. این آمار از درصد ابتلا به بیماری های عروق کرونر، مختص به جمعیت شهرهای نیویورک، لس آنجلس، شیکاگو و هیوستون میباشد.
در صورت داشتن هرگونه ابهام و یا سوالی درباره بیماریهای عروق کرونر در انتهای همین صفحه (بخش کامنت) سوالتان را مطرح نمایید. دکتر رامین بقایی در اولین فرصت پاسخگوی سوالات شما خواهند بود.
بیماری های عروق کرونر به چه اشکالی ظاهر میشوند؟
به طور کلی عارضه های عروق کرونر، دارای 2 شکل ظاهری پایدار و ناپایدار (حاد) در بیماران مشاهده میشوند. هر یک از انواع بیماریهای عروق کرونر بر اساس شدت و وضعیت بیماری، به شرح زیر میباشند:
سندروم حاد کرونری (Acute Coronary Syndrome):
این شکل از یک بیماری عروق کرونر، وضعیتی پزشکی و اورژانسی به شمار میرود که بایستی فوراً درمان شود. اگر پلاکهای موجود در شریان کرونری به طور ناگهانی پاره شوند، یک لخته خونی در عروق کرونر ایجاد میکنند. اگر این لخته خونی یکی از رگ های قلب را مسدود کند، خون به قلب نمیرسد و امکان دارد به حمله قلبی دچار شوید.
سندروم پایدار عروق کرونری یا ایسکمی قلبی پایدار (Stable Ischemic Heart Diseases):
این نوع از بیماری عروق کرونر مزمن است و در طی سالیان متمادی، دچار باریک شدن و گرفتگی عروق قلب میشود. با گذشت زمان، قلب شما خون غنی از اکسیژن کمتری را دریافت کرده و به مرور باعث بروز علائمی مانند تنگی و کوتاهی نفس خواهید شد.
انواع بیماری عروق کرونر
با توجه به نوع گرفتگی و محل بروز عارضههای شریانهای کرونری، انواع مختلفی از این بیماری به وجود میآیند که عبارتند از:
بیماری انسداد عروق کرونر
بیماری انسدادی عروق کرونر یکی از شایعترین بیماریهای قلبی است که میتواند جدی و خطرناک باشد. در این بیماری، عروق کرونر قلب که وظیفه تأمین خون و اکسیژن برای عضله قلبی را بر عهده دارند، به دلیل تجمع چربیها، کلسترول و نمکها، تنگ یا بسته میشوند. در این بیماری انسداد عروق کرونر، تقریباً ۵۰ یا ۱۰۰ درصد از کل عروق بزرگ کرونری قلب؛ دچار گرفتگی و انسداد میشوند.
بیماری غیر انسدادی عروق کرونر
بیماری عروق کرونر غیر انسدادی به دلیل تغییرات ناشی از انسداد کامل عروق کرونر ایجاد میشود. در این بیماریها، عروق کرونر قلب به طور کامل تنگ نمیشوند، اما میتوانند به صورت باریک شدن شریان کرونری، دچار ایجاد پلاک، نقص و یا تنگی شریان کرونر شوند و نارسایی قلبی را نیز به همراه داشته باشند.
بیماری میکروواسکولار عروق کرونر
بیماری میکروواسکولار عروق کرونر به دلیل تغییراتی در عروق کوچک و میکروسکوپیک قلب ایجاد میشود. در این بیماری، عروق کوچک قلب که به تأمین خون به عضله قلبی مسئول هستند، به دلیل التهاب یا ضخیم شدن دیوارهها، تنگ میشوند که این امر باعث کاهش جریان خون به عضله قلبی میشود.
بیماری آنژین پرینزمتال
آنژین پرینزمتال یکی دیگر از بیماری های عروق کرونری قلبی است که ناشی از تنگی نقص عروق کرونر میباشد. در این بیماری، عروق کرونر قلب به طور ناقصی تنگ میشوند و باعث کاهش جریان خون به عضله قلبی شده و درد قفسه سینه را به همراه دارد. این بیماری در اثر اسپاسم و گرفتگی عروق کرونر به وجود میآید که علاوه بر کاهش اکسیژن رسانی، ممکن است علائم آن را در ساعات مختلفی از روز؛ مانند شبها حین استراحت احساس شود.
جهت دریافت نوبت از دکتر رامین بقایی برای درمان انواع بیماریهای عروق کرونر می توانید با شماره ۸۸۶۷۰۳۵۰-۰۲۱تماس بگیرید یا از طریق فرم رزرو نوبت اقدام نمایید.
ناهنجاری مادرزادی عروق کرونر
ناهنجاری مادرزاری عروق کرونر یکی از بیماریهای جدی و نادر در حوزه قلب و عروق است که به دلیل وجود تغییرات نامعمول در عروق کرونر قلب ایجاد میشود. در این بیماری عروق کرونر در قلب نوزادان، به طور غیرعادی شکل میگیرند و ممکن است خمیدگی، تنگی یا توسعه ناهنجار داشته باشند که باعث کاهش جریان خون به عضله قلبی میشود و مشکلاتی جدی را در عملکرد قلب ایجاد میکند.
برخی از رایج ترین بیماریهای مادرزادی در عروق کرونر قلب، به شرح زیر هستند:
- بیماری سوراخ بین بطنی (VSD)
- بیماری سوراخ دهلیزی (ASD)
- پرولاپس دریچه میترال
- کوارکتاسیون آئورت
از زمان آغاز بیماری تا شروع علائم ممکن است چند سال بگذرد. علائم و نشانه های بیماری عروق کرونر در اثر ابتلا به بیماری ها قلبی مادرزادی، به شرح زیر هستند:
- مشکل در تغذیه
- تنگی و کوتاهی نفس
- احساس درد در قفسه سینه
- تاخیر در رشد نوزادان و کودکان
- آبی و یا بنفش شدن (تغییر رنگ) لب، پوست و انگشتان دست و پا
این علائم زمانی بروز داده میشوند که خونرسانی به عضله قلب کاهش پیدا کند و در نتیجه با پایین آمدن میزان اکسیژن دریافتی به قلب، فرد دچار تنگی نفس و احساس درد در قفسه سینه شود.
ویدیو مصاحبه دکتر بقایی درباره بیماری های عروق کرونر
علائم بیماری عروق کرونر چیست؟
علائم و نشانه های بیماری های عروق کرونر در دوران کودکی، نوزادی و بزرگسالی به طرز مزمنی به چشم خورده و با علائم و نشانههای زیر همراه خواهد بود:
- تنگی نفس:
زمانی که قلب به علت ایسکمی نتواند به خوبی خون حاوی اکسیژن را پمپاژ کند، کندی جریان خون و انباشته شدن آن در ریهها باعث تنگی نفس میشود. همچنین فرد مبتلا ذکر میکند که با اندکی فعالیت، نفس کم میآورد.
- احساس درد در قفسه سینه (آنژین):
اگر فردی به بیماری های عروق کرونر قلب مبتلا شده باشد، از درد یا احساس فشار و سنگینی ناخوشایندی پشت جناغ سینه شکایت میکند. این درد در اغلب موارد به سمت چپ (شانه یا دست چپ) سرایت کرده و در آن قسمت تیر میکشد. آنژین یا درد قلبی در قفسه سینه به علت استرس روحی یا فعالیت بدنی پرفشار شروع شده و بعد از چند دقیقه استراحت رفع میشود. درد قلبی در خانم ها می تواند به صورت درد در گردن، فک یا درد در کتف یا پشت همراه با تنگی نفس، ضعف و احساس حالت تهوع همراه باشد.
- نامنظمی قلب (آریتمی):
نامنظم بودن ریتم قلب، یک احساس ناخوشایند و یکی از رایجترین نشانههای بیماریهای عروق کرونر و سایر بیماریهای قلبی به شمار میرود. این عارضه با بابلا و پایین شدن مداوم ریتم قلب همراه است. به طوری که بیمار این ریتم نامنظم را همراه با درد در قفسه سینه احساس خواهد کرد.
از آنجایی که در آریتمی قلبی خونرسانی کافی به قلب انجام نمیشود، اختلال در ریتم منظم قلب ایجاد خواهد شد.
- حمله قلبی (Heart Attack):
حمله قلبی که به عنوان سکته قلبی نیز شناخته میشود، از دیگر علائم بیماری های عروق کرونر به شمار میرود. البته دقت داشته باشید که این علامت زمانی اتفاق میافتد که فرد بیمار، به دنبال درمان بیماری های قلبی خود نرفته باشد و به شکل مزمنی در بدن باقی مانده باشند.
هنگامی که حمله قلبی به شما دست میدهد:
- عرق سرد بر روی پیشانی شما مینشیند.
- احساس فشار شدیدی در قفسه سینه میکنید.
- درد شدید و غیر قابل تحملی در قفسه سینه دارید.
- تنگی نفس دارید و نفس عمیق کشیدن برای شما دشوار است.
در صورت بروز حمله قلبی، بیمار را باید سریعا به مرکز درمانی ارجاع دهند چرا که مرگ قریب الوقوع بیمار را تهدید میکند.
- بی علامتی:
متاسفانه در برخی بیماران، بویژه افراد دیابتی، ممکن است این بیماری سال ها و به صورت خاموش پیشرفت کند و هیچ نشانهی بارزی نداشته باشد. اغلب این افراد به واسطه پیدایش عوارضی همچون نارسایی قلبی به بیماری خود پی می برند.
گاهی هم ممکن است بیماری عروق کرونر یا CAD، با علائم و نشانههای زیر همراه شود:
- احساس درد مبهم در قلب، کتف، بازو و قفسه سینه
- سو هاضمه و احساس سوزش سر دل
- احساس فشرده شدن عضلات قلب
- احساس سرگیجه و سبکی سر
- حالت تهوع و استفراغ
- احساس خستگی
- بی حسی اندامها
- تپش قلب
- در معده
علائم بیماری های عروق کرونر در زنان
زنانی که به بیماریهای شریانی کرونر مبتلا هستند، ممکن است که نشانههای زیر را تجربه کنند:
- تنگی نفس
- احساس خستگی
- ضربان قلب نامنظم
- بی خوابی قبل از حمله قلبی
- احساس گرما و یا گرگرفتگی و سرخ شدن
- درد در شانه ها، گردن، بازوهای سمت چپ و یا شکم
برای تشخیص بیماری عروق کرونر خودتان در مطب دکتر رامین بقایی کلیک کنید.
عوامل خطر بیماری عروق کرونر قلب
عواملی که باعث میشوند تا ریسک بروز بیماریهای عروق کرونر در شما بالا بروند، عبارتند از:
- سن : با افزایش سن، خطر آسیب دیدگی و تنگ شدن رگ های کرونر قلب افزایش یافته و احتمال ابتلا به بیماری در این شریانها بالا میرود. مردان در سنین بالای 45 سال و زنان در بالای سنین 55 سالگی، بیشتر از سایر افراد در معرض خطر بیماری های عروق کرونر قلب هستند.
- جنسیت: در تمام سنین مردان بیشتر از زنان مبتلا میشوند. علت این اتفاق فشارهای روحی و عصبی بیش از اندازهای است که بر روی مردان وجود دارد. البته با این حال، پس از یائسگی زنان، احتمال بروز بیماری های شریان کرونری زیاد میشود.
- سابقه خانوادگی: اگر اقوام درجه یک شما (پدر، مادر، خواهر یا برادر) به ویژه پدر یا برادر قبل از 55 سالگی، یا خواهر و مادر در سنین کمتر از 65 سالگی به این عارضه مبتلا شده باشند؛ احتمال اینکه شما هم دچار این بیماریها شوید بسیار بالاست.
- سیگار کشیدن: افراد سیگاری یا کسانی که مدام در معرض دود سیگار هستند، بشدت در خطر ابتلا به بیماری های عروق کرونر هستند. سیگار کشیدن در ضخیم شدن عروق کرونر شما نقش بسزایی دارد و به سلامت قلب شما به شدت آسیب میزند.
- فشار خون بالا: فشار خون بالا باعث سفت شدن شریان های کرونر میشود. خطر بروز بیماری کرونر در افرادی که فشارخون داده نشده دارند یا این بیماری را به خوبی کنترل نکرده اند، بسیار بالا است.
دیگر عوامل خطر ساز برای ابتلا به بیماریهای عروق کرونر را میتوانیم در دسته بندی های زیر بررسی کنیم:
عوامل خطرساز در سبک زندگی
- کم خوابی
- عدم فعالیت بدنی
- سیگار کشیدن و استعمال دخانیات
- رژیم غذایی سرشار از چربی های اشباع شده و کربوهیدرات تصفیه شده
بیماریها و شرایط قلبی عروقی خطر ساز
- آترواسکلروز
- فشار خون بالا
- بالا بودن تری گلیسیرید خون
- بالا بودن کلسترول بد خون (LDL)
سایر شرایط پزشکی زمینه ساز بیماری های عروق کرونر
- کم خونی
- اضافه وزن و چاقی
- بیماری مزمن کلیوی
- سندروم متابولیک قلب
- بیماری قند خون یا دیابت
- اختلالات خواب مانند آپنه خواب
- بیماری های خود ایمنی مانند لوپوس یا آرتریت
عوامل خطر ساز بیماری های عروق کرونر در زنان
- آندومتریوز
- یائسگی زودرس
- اکلامپسی یا پره اکلامپسی
- سابقه ابتلا به دیابت در بارداری
- مصرف داروهای کنترل بارداری هورمونی
گاهی در یک فرد چند عامل همزمان وجود دارند. مثلا افراد چاق اکثرا مبتلا به دیابت نوع دو و فشار خون نیز هستند. بدین ترتیب بروز بیماری کرونر در این افراد، محتمل تر و سریعتر خواهد بود.
تشخیص بیماری کرونر
در ملاقات اول، پزشک در مورد زمان، نحوه بروز و شدت علائم از شما سوال میکند. همینطور ممکن است اطلاعاتی در مورد سابقه بیماریهای قبلی، سابقه بیماری قلبی در خانواده، مصرف سیگار و … کسب کند. سپس معاینه قلبی به صورت بالینی طی مراحل زیر انجام خواهد شد:
- فشار خون را اندازه گیری میکند.
- از شما علائمی که تجربه کردید را میپرسد.
- با گوشی پزشکی به صدا و ضربان قلب شما گوش میدهد.
- در مورد سوابق پزشکی فردی و خانوادگی شما سوال میپرسد.
سپس برای کسب اطمینان بیشتر از اینکه به کدام نوع بیماری عروق کرونر مبتلا شدید، تستهای آزمایشی زیر را توصیه خواهند کرد:
-
آزمایش خون
آزمایش خون اولین و آسان ترین روش تشخیص بیماری های قلبی و به خصوص، تشخیص بیماری های عروق کرونر میباشد. در این آزمایش مواردی مانند کلسترول بالا و یا تری گلیسیرید بالای خون که موجب بروز بیماری های قلب و عروق میشود، نمایش داده خواهد شد.
-
کاتتریزاسیون قلبی
برای ارزیابی بیماری های عروق کرونر یا CAD، لوله هایی باریک و منطعف وارد شریان های کرونری آسیب دیده میشود. این تست یکی از بهترین و طلایی ترین روش برای تشخیص بیماری های عروق کرونر میباشد.
-
الکتروکاردیوگرافی (ECG)
این دستگاه پتانسیل الکتریکی عضله قلب را به شکل نوارقلب یا نمودار ثبت شده نمایش میدهد. همچنین میتواند حمله قلبی را به خوبی تشخیص دهد و آن را بررسی کند.
-
اکوکاردیوگرافی
اکو قلب یک روش تست مانند نوار قلب، اما غیر تهاجمی است که در آن، با استفاده از امواج صوتی تصاویر متحرکی از قلب تشکیل میشود و پزشک میتواند تشخیص دهد که آیا تمامی عضلات قلب عملکرد طبیعی دارند و میتوانند خون را پمپاژ کنند یا خیر؟
-
آزمون ورزش (Exercise test)
پس از آمادگی های اولیه از بیمار خواسته میشود تا برای تست ورزش، روی صفحه تردمیل راه برود. در این بین پزشک متخصص تست ورزش، به تدریج سرعت را افزایش میدهد تا عملکرد قلب را به چالش بکشد. همزمان ECG بطور مداوم ثبت شده و فشارخون بیمار اندازه گیری میشود. در صورت وجود بیماری کرونر، علائم بالینی و تغییرات ظاهر شده در نوار قلب؛ آن را مشخص خواهد کرد.
-
اسکن قلب
نام صحیح علمی آن Nuclear Cardiac Perfusion Scan است که با تزریق یک ماده رادیواکتیو انجام میشود. این ماده توسط سلولهای قلب جذب شده و سپس طی زمانی مشخص، براساس تصاویر ایجاد شده؛ پزشک متخصص جراحی قلب میتواند تشخیص دهد که چه بخشی از قلب و به چه میزان دچار ایسکمی است.
این تست به علت مصرف رادیو داروها، برای بانوان باردار یا افرادی که با بانوان باردار در تماس هستند توصیه نمیشود.
-
اسکن کلسیم کرونری
این تست میزان کلسم در دیوار عروق کرونر را که نشانهای از تصلب شرایین است، اندازه گیری میکند. این تعیین میکند که آیا شما انسداد قابل توجهی در عروق کرونر قلب دارید یا خیر.
-
آنژیوگرافی
در آنژیوگرافی لوله باریک و بلندی (کاتتر) از طریق کشاله ران یا دست وارد گردش خون کرده، به سمت قلب هدایت میکنند. سپس ماده حاجب در رگهای کرونر تزریق شده و همزمان از شریان های کرونری در قلب تصویربرداری میکنند. به این ترتیب به دقت، پلاک های تنگ کننده و ساختمان بخشهای مختلف کرونر ارزیابی میشوند. گاهی ممکن است که به صورت همزمان با تشخیص، اقدام درمانی یا همان جراحی آنژیوپلاستی قلب که یکی از روشهای جراحی کم تهاجمی قلب است؛ صورت بگیرد.
جهت دریافت نوبت برای تشخیص بیماری عروق کرونر همین حالا کلیک کنید.
-
تست اضطراب
برای اجرای تست اضطراب، بر روی قفسه سینه پدهای کوچکی به نام الکترود (EKG) که به یک مانیتور متصل است؛ چسبانده میشود. این مانیتور فعالیت الکتریکی قلب، ضربان قلب، درد قفسه سینه، سطح فشار خون و میزان تنگی نفس را به صورت نموداری نشان دهد.
-
اسپکت
دستگاه اسپکت (Single Photon Emission Tomography) یکی از روش های غیر تهاجمی برای تشخیص فیزیولوژی عملکرد قلب میباشد. برای این روش تشخیصی، جهت تصویربرداری از دوربینها گاما استفاده میشود.
-
تست استرس هسته ایی (Nuclear stress test)
تست استرس هسته ایی همانند تست ورزش است. تنها با این تفاوت که تصاویری به EGC اضافه کرده که در آن جریان خون در حالت استراحت، و حین اعمال استرس به سمت ماهیچه قلب را اندازه گیری میکند.
درمان بیماری عروق کرونر
برای درمان اولیه بیماری عروق کرونر توصیه پزشکان این است که سبک زندگی تغییر دهید و عوامل خطر ساز را مدیریت کنید. سپس درمراحل بعدی در صورتیکه بیماری های عروق کرونری شما بهبود پیدا نکرد، در مراحل بعدی ممکن است نیاز به دارو درمانی و یا جراحی قلب باز یا جراحی به روش کم تهاجمی داشته باشید. علاوه بر تغییر سبک زندگی، میتوان از روشهای دیگری برای درمان بیماری عروق کرونر بهره برد ک این روشها عبارتند از:
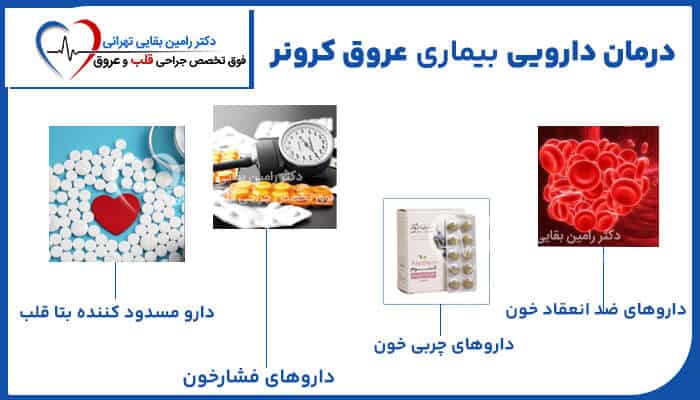
درمان دارویی بیماری عروق کرونر
۱. داروهای ضد انعقاد خون:
با استفاده از داروهای ضد انعقاد خون میتوانید از لخته شدن خون جلوگیری کنید. مصرف داروهای ضد انعقاد خون از تشکیل لخته های خونی در عروق کرونر جلوگیری میکند. پزشک متخصص معمولاً داروهایی مانند:
-
- آسپرین
- تیکلوپیدین
- پراسوگرل
- کلوپیدوگرل
را برای رقیق کردن خون تجویز میکند.
۲. داروهای چربی خون:
استفاده از داروهای کاهش چربی خون، به عنوان یکی از اقدامات مهم درمانی برای بیماری عروق کرونر به شمار میرود. برخی از داروهای چربی خون به عنوان یکی از اقدامات مهم درمانی برای درمان بیماری عروق کرونر به شمار میرود. برخی از داروهای چربی خونی که برای درمان عروق کرونر قلب تجویز میشوند، عبارتند از:
- لوواستاتین (Lovastatin)
- سیمواستاتین (Simvastatin)
- آتورواستاتین (Atorvastatin)
- روزواستاتین (Rosuvastatin)
برای کاهش سطح چربی و کلسترول عروق کرونر توسط پزشک متخصص تجویز میشود.
۳. داروهای فشارخون:
این داروها با کاهش فشار خون و کنترل مناسب ضربان قلب، به بهبود جریان خون به قلب و عروق کرونری کمک میکنند. با کنترل فشار خون، خطر انسداد عروق کرونری و حملات قلبی کاهش مییابد و سلامتی قلب بهبود مییابد. برخی از این داروهای فشار خونی که پزشکان متخصص جراحی قلب تجویز میکنند عبارتند از:
- انالاپریل (Enalapril)
- لوزارتان (Losartan)
- آملودیپین (Amlodipine)
- متوپرولول (Metoprolol)
جهت دریافت نوبت برای درمان بیماری عروق کرونر همین حالا از طریق فرم رزرو نوبت اقدام کنید.
۴. دارو مسدود کننده های بتا قلب:
داروهای مسدود کننده بتا قلب با کاهش تاثیر هورمونهای بتا در قلب، فشار خون و ضربان قلب را کاهش میدهند و جریان خون به قلب و عروق کرونری بهبود مییابد. با کنترل مناسب فشار خون و ضربان قلب، خطر انسداد عروق کرونری و حملات قلبی کاهش مییابد. داروهای مسدود کننده بتایی که برای درمان بیماری های عروق کرونر و کاهش ضربان قلب توسط پزشک متخصص جراحی قلب تجویز میشوند عبارتند از:
- پروپرانولول (Propranolol)
- متوپرولول (Metoprolol)
- کارویدیلول (Carvedilol)
- آتنولول (Atenolol)
درمان جراحی بیماری عروق کرونر
پزشک متخصص با توجه به شدت بیماری و وضعیت بیمار تصمیم به انجام جراحی میگیرد. توصیه میشود با پزشک خود مشورت کنید و اطلاعات کافی و لازم درمورد ریسکها و فواید جراحی کسب نمایید. با این حال هنگامی که مصرف دارو برای درمان بیماری عروق کرونر پاسخگو نباشد، یا عروق کرونری انسداد یافته بسیار تنگ شده باشد؛ از روشهای جراحی زیر برای درمان بیماری عروق کرونر استفاده میشود:
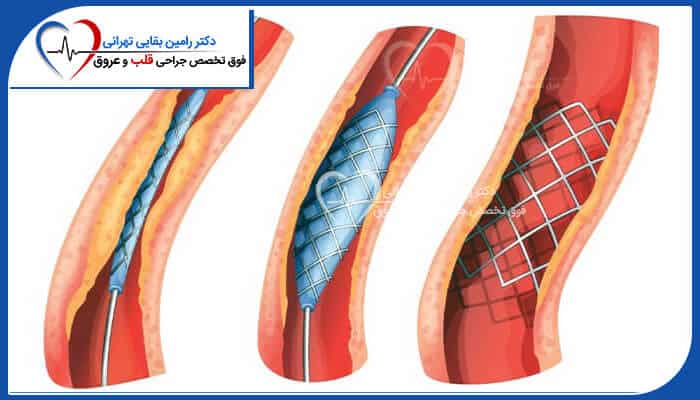
آنژیوپلاستی
آنژیوپلاستی که نام دیگر آن جراحی مداخله عروق کرونر از طریق پوست (PCI) است، یک روش جراحی قلبی کم تهاجمی برای درمان بیماری های عروق کرونری مورد استفاده قرار میگیرد. در این روش، یک لوله کوچک و نازک به نام کاتتر، به سمت ناحیهی تنگ شده و گرفته عروق کرونری میرود. سپس از طریق کاتتر، یک بالن کوچک در محل تنگی عروق قرار داده شده و بالن به طور نرمال و یکنواختی، برای مدت زمانی کوتاه باد میشود.
عمل آنژیوپلاستی قلب به باز کردن تنگی عروق کرونر قلب منجر شده و جریان خون ورودی به قلب را افزایش میدهد. همچنین این روش سبب بهبود علائم و عوارض ناشی از بیماری عروق کرونر خواهد شد.
جراحی بای پس عروق کرونر
بهترین پزشک جراحی قلب و عروق، جراحی بای پس عروق کرونر (Coronary artery bypass grafting) یا CABG را برای درمان بیمارانی که عروق کرونری که تنگی شدیدی دارند؛ توصیه میکند. در این روش جراحی با استفاده از عروق دیگری که از مناطق دیگری از بدن (معمولاً از ساق پا) جدا شدهاند، جایگزین میکند. این عروق جدید به عنوان “عروق پیوندی” در نقاطی که دچار تنگی و گرفتگی هستند، قرار میگیرند و جریان خون به قلب از طریق آنها تسهیل میشود.
دفیبریلاتور قلب و عروق قابل کاشت (ICD)
استفاده از دفیبریلاتور قلب و عروق قابل کاشت (ICD) در درمان بیماری عروق کرونر ممکن است برای بیمارانی انجام شود که علائم جدی مانند حملات قلبی مکرر را تجربه کردند. در این روش یک دستگاه پزشکی (implantable cardioverter-defibrillator) در داخل بدن کاشته میشود و وظیفه کنترل و کاهش نامنظمیهای ضربان قلب را بر عهده دارد.
پزشک متخصص جراحی قلب پیش از عمل و با توجه به شدت بیماری و وضعیت بیمار، تصمیم میگیرد که از کدام روش درمان جراحی قلب استفاده کند.
راه هایی برای پیشگیری از ابتلا به بیماری های عروق کرونر
اگر میخواهید از بیماری عروق کرونر به دور باشید، دارو مصرف نکنید و حتی جراحی قلب باز یا جراحی کم تهاجمی قلب انجام ندهید، به شما توصیه میکنیم تا راه های پیشگیری از ابتلا به بیماری های عروق کرونر را حتماً دنبال کنید:
- یک رژیم غذایی سالم و متعادل از چربی های سالم، میوه و سبزیجات و غلات داشته باشید.
- وزن سالمی داشته باشید و اگر چاق هستید، ورزش کنید و لاغر شوید.
- مصرف نوشیدنی های الکلی را محدود و یا به طور کلی حذف کنید.
- داروها و توصیه های پزشک متخصص قلب خود را جدی بگیرید.
- به اندازه کافی (7 الی 9 ساعت) در شب بخوابید.
- سیگار کشیدن و مصرف دخانیات را ترک کنید.
- فعالیت فیزیکی بیشتری داشته باشید.
دریافت نوبت برای درمان و جراحی بیماری های عروق کرونر توسط دکتر رامین بقایی تهرانی
عواملی که خطر ابتلا به بیماری کرونر قلبی را بالا میبرند
آسیب به لایه داخلی رگ، سنگ بنای اولیه پیدایش بیماری کرونر است. به دنبال آن، نوعی از چربی کلسترول همراه با سلول های خونی و بافتی در محل آسیب رسوب کرده و با ایجاد تغییراتی، انباشت مواد و سلول ها در جدار رگ به داخل رگ برجسته شده (پلاک) که خود باعث تنگی مسیر عبور خون میشود. سپس با صدمه و پارگی سطح پلاک، سلولهای خونی به نام پلاکت در محل جمع شده و لخته ای میسازند که منجر به انسداد کامل رگ میگردد.
روند آسیب رگ و تشکیل پلاک که به آترواسکلروز معروف است، پدیده ای تدریجی است و طی سال ها پیشرفت میکند. به عبارت دیگر بیمار سال ها قبل از بروز علایم قلبی دچار آترواسکلروز بوده است. مسلما هرچه میزان تنگی رگ افزایش یابد، ایسکمی بیشتر و علائم بارزتر میشود. سکته حاد قلبی زمانی است که بطور ناگهانی با پارگی پلاک و تشکیل لخته، مسیر رگ کاملا بسته شود.





سلام دکتر جانم امیدوارم سلامت باشین…دکتر جان برادر من مشکل قلبی داره و ای اف قلب الان ۳۵٪ هستش خاستم مراجعه کنم کمکم کنین واسه بهتر شدنش دستتون میبوسم
سلام خدمت شما؛
بهتر است برای ویزیت حضوری به مطب مراجعه کنند.
با درود و احترام دکتر?نکات ارزشمند توصیف کرونری را مطالعه کردم. در انگلیس هستم وبه دلیل ضعف مالی به دکتر متخصص توان مراجعه ندارم و بیمارستان های دولتی با کمبود پزشک و نوبت های طولانی مواجه هستم.دچار سکته شده و به قول پزشک ۳ رک از ۴ رگ مصدود شدا بود آنژیو پلاس شدم و متأسفانه در اوایل هجرت از استرس و اضطراب رنج میبردم کم توجهی شد و منجر به سکته. اکنون R ۵ میلیگرم A75و املودپین ۵ مصرف میکنم و جدیدا داروئی بنامEzetimibe دادن چون تجربه تلخی از داروی فبل از سکته داشتم که تلفنی تجویز شد با دوز بالا که نتیجه منجر به سکته شد هنوز مصرف نکردم ایا میشود بدون دغدغه این داروی جدید را مصرف کنم.پیشاپیش از اینکه به صورت غیر حضوری تقاضای دستور پزشکی دارم و بچه گانه عذر خواهی میکنم ولی چاره ای نداشتم و متن هم به درازا کشید. شایستگی شما همیشگی. ارادتمند نورالدین هژبری
سلام خدمت شما؛
داروی ezetimibe در موارد خاصی تجویز میشود که با این اطلاعات نمیتوان مصرف آن را تایید یا رد کنم.
سلام. من درد قفسه سینه دارم و سرم سبکه. احساس سرگیجه و تنگی نفس هم دارم. اینا نشونه بیماری عروق کرونر هست؟
سلام بهتر است برای ویزیت به متخصص قلب مراجعه کنید.
سلام من ۱۲ سالمه خالم بیماری قلبی داشته خودم موقع فعالیت های روزانه نفس تنگی میگیرم سینه ی سمت چپم درد میگیره ژنتیک خانواده ام لاغر است ولی من به طور ناگهانی چاق شدم حتی موقعی که از پله ها بالا میرم نفسم میگیره از بو هایی مثل اسفند یا عنبر نسارا هم نفس تنگی میگیرم آیا مشکل قلبی است
سلام؛ باید حضورا معاینه شوند.
سلام. اگر کلسترول و چربی خون بالا داشته باشیم، بیماری عروق کرونر میگیریم؟ برای درمان باید چه کار کنیم؟
سلام دکتر حراحی عروق کرونر رو با استفاده از سیهرگ های پا انجام میدن یا از سرخرگ های قفسه سینه استفاده میکنند ممتون
سلام، از هردو هم ورید پا ( صافن) و هم شریان داخل سینه ( شریان توراسیک داخلی) برای بای پس کرونر استفاده می شود.
سلام و خسته نباشید من یازده سال پیش در دو تا رگهای اصلی استنت گذاشتم
یک ماه پیش برای تستهای روتین اقدام نمودم و باتوجه به اکو سیتی آنژیو و اسکن هستهای تجویز شد و نتیجتا منجر به آنژیو در مرکز قلب تهران که نتیجه آن بشرح
دو رگی که استنت دارند 20درصد تنگی دارنو و یکی دیگه از رگهای شصت درصد گرفتگی دارد که پزشک محترم فرمودند آنژیوپلاستی این رگ ریسک بالای داره بخاطر محل قراری گیری رگ
الان هم دستور داروی و ویزیت مجدد برای سه ماه دیگه صادر فرمودهاند
آیا بنظرتون کاندید برای عمل قلب باز هستم
سلام خدمت شما؛
باید فیلم آنژیوگرافی را ببینیم.